Koronavirüs aşısı nasıl yaratılıyor ve bir pandemiyi durdurabilir mi?
Sağlık / / December 28, 2020

Popüler Bilim baskı bilim, mühendislik ve teknolojide şu anda neler olduğu hakkında.
Düzinelerce biyoteknoloji şirketi ve bilim enstitüsü, yeni SARS - CoV - 2 koronavirüs için farklı aşı seçenekleri oluşturmak için pandemiye karşı yarışıyor. Bunları geliştirmek için hangi teknolojilerin kullanıldığını, COVID-19'un aşılanabileceği ana kadar ne kadar süreceğini ve gelecekteki aşının durup durmayacağını anlıyoruz pandemi.
İnsanlık yeni bir enfeksiyonla her karşılaştığında, aynı anda üç ırk başlar: ilaç, test sistemi ve aşı için. Rusya'da geçen hafta başladıRospotrebnadzor Bilim Merkezi, yeni bir koronavirüse karşı bir aşı test etmeye başladı Hayvanlarda ve Amerika Birleşik Devletleri'nde zaten insanlarda anti-koronavirüs aşısı denemeleriCOVID-19 için araştırma aşısının NIH klinik denemesi başlıyor. Bu zafer anlamına mı geliyor? epidemi kapat?
WHO'ya göre, dünyadaki yaklaşık 40 laboratuvar açıkladıCOVID'in DRAFT manzarası - 19 aday aşı - 20 Mart 2020 koronavirüse karşı aşılar geliştiriyorlar. Ve aralarında net liderler olmasına rağmen - örneğin, Çin şirketi CanSino Biologics,
KLİNİK DENEME İÇİN ONAYLANAN REKOMBİNANT YENİ KORONAVİRÜS AŞISI (ADENOVİRÜS TİP 5 VEKTÖR) insan denemeleri için izin ve onları çoktan başlatan Amerikan Moderna artık zor Bu yarışı hangi şirketin kazanacağını ve en önemlisi aşı geliştirmenin çoğalmayı geride bırakıp bırakmayacağını tahmin edin koronavirüs. Bu yarışta başarı, sadece silah seçimine, yani aşının inşa edildiği ilkeye bağlı değildir.Ölü bir virüs kötü bir virüstür
Okul ders kitaplarında genellikle aşı için öldürülen veya zayıflatılmış bir patojenin kullanıldığını yazarlar. Ancak bu bilgiler biraz eski. "Devre dışı bırakıldı (" öldürüldü ". - Yaklaşık. N + 1.) Ve zayıflatılmış (zayıflatılmış. - Yaklaşık. N + 1.) Aşılar geçen yüzyılın ortasında icat edildi ve tanıtıldı ve onları modern olarak kabul etmek zor, - açıklıyor Moskova Devlet Üniversitesi Biyoloji Fakültesi Viroloji Bölümü Başkanı N + 1 Olga Karpova ile bir söyleşide Lomonosov. - Bu pahalı. Taşınması ve depolanması zor, pek çok aşı artık kimseyi korumadıkları bir durumda ihtiyaç duyulan yerlere (örneğin Afrika'dan bahsediyorsak) ulaşıyor. "
Üstelik güvenli değil. "Ölenlerin" yüksek dozunu almak için virüsönce büyük miktarlarda canlı elde etmek gerekir ve bu da laboratuvar ekipmanı ihtiyacını artırır. O zaman etkisiz hale getirilmesi gerekiyor - bunun için örneğin ultraviyole veya formalin kullanıyorlar.
Ama çok sayıda "ölü" viral partikül arasında hastalığa neden olabilecek çok sayıda partikül olmayacağının garantisi nerede?
Zayıflamış bir patojenle, daha da zordur. Şimdi, zayıflamak için virüs mutasyona uğramaya zorlanıyor ve ardından en az agresif suşlar seçiliyor. Ancak bu, yeni özelliklere sahip bir virüs üretir ve hepsi önceden tahmin edilemez. Yine, vücudun içine girdikten sonra, virüsün mutasyona uğramaya ve orijinalinden daha "kötü" yavrular üretmeye devam etmeyeceğinin garantisi nerede?
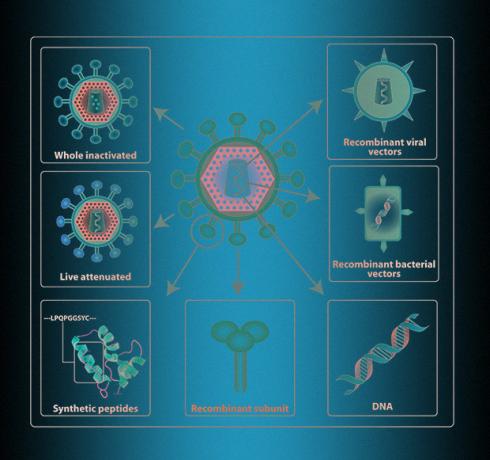
Bu nedenle, hem "öldürülen" hem de "öldürülmeyen" virüsler günümüzde nadiren kullanılmaktadır. Örneğin, modern grip aşıları arasında "zayıflatılmış patojenler"Yeni nesil grip aşıları: fırsatlar ve zorluklar azınlıkta - Avrupa ve Amerika Birleşik Devletleri'nde 2020 yılına kadar onaylanan 18 aşıdan sadece 2'si bu şekilde tasarlandı. Koronavirüse karşı 40'tan fazla aşı projesinden yalnızca biri bu ilkeye göre düzenlenmiştir - Hindistan Serum Enstitüsü bununla ilgilenmektedir.
Böl ve aşıla
Tanıtmak çok daha güvenli bağışıklık sistem tüm virüsle değil, ayrı bir parçasıyla. Bunu yapmak için, bir kişinin "iç polisinin" virüsü doğru bir şekilde tanıyabileceği bir protein seçmeniz gerekir. Kural olarak, patojenin hücrelere nüfuz ettiği bir yüzey proteinidir. O zaman bu proteini endüstriyel ölçekte üretmek için biraz hücre kültürü almanız gerekir. Bu, genetik mühendisliği yardımıyla yapılır, bu nedenle bu tür proteinlere genetik olarak tasarlanmış veya rekombinant denir.
Karpova, "Aşıların rekombinant olması gerektiğine inanıyorum, başka bir şey değil" diyor. - Üstelik bunlar taşıyıcı üzerindeki aşılar olmalı yani virüsün proteinleri bir çeşit taşıyıcı üzerinde olmalıdır. Gerçek şu ki, kendileri (proteinler) immünojenik değildir. Aşı olarak düşük moleküler ağırlıklı proteinler kullanılırsa bağışıklık geliştirmezler, vücut bunlara tepki vermez, bu nedenle taşıyıcı parçacıklar kesinlikle gereklidir.
Moskova Devlet Üniversitesi'nden araştırmacılar, tütün mozaik virüsünün böyle bir taşıyıcı olarak kullanılmasını önermektedir.Tütün mozaik virüsü - "Wikipedia" (bu arada, bu insanlar tarafından keşfedilen ilk virüstür). Genellikle ince bir çubuk gibi görünür, ancak ısıtıldığında top şeklini alır. Karpova, “Kararlıdır, benzersiz adsorpsiyon özelliklerine sahiptir, proteinleri kendine çeker” diyor. "Yüzeyine küçük proteinler, antijenler yerleştirebilirsiniz." Tütün mozaik virüsünü koronavirüs proteinleriyle kapatırsanız, vücut için viral bir partikülün taklidine dönüşür. SARS-CoV-2. "Tütün mozaik virüsü," diyor Karpova, "vücut için etkili bir bağışıklık uyarıcıdır. Aynı zamanda, bitki virüsleri insanlar dahil hayvanları enfekte edemediği için kesinlikle güvenli bir ürün yapıyoruz. "

Rekombinant proteinlerle ilişkili çeşitli yöntemlerin güvenliği onları en popüler hale getirdi - en azından bir düzine şirket şu anda koronavirüs için böyle bir protein elde etmeye çalışıyor. Ek olarak, çoğu diğer taşıyıcı virüsleri kullanır - örneğin, adenoviral vektörler ve hatta insan hücrelerini enfekte eden ve bunlarla birlikte çoğalan değiştirilmiş "canlı" kızamık ve çiçek virüsleri koronavirüsün proteinleri. Bununla birlikte, bu yöntemler en hızlı yöntemler değildir, çünkü hücre kültürlerinde sürekli bir protein ve virüs üretimi oluşturmak gerekir.
Çıplak genler
Hücre kültüründe protein üretimi, vücut hücrelerinin kendi başlarına viral proteinler üretmesini sağlayarak kısaltılabilir ve hızlandırılabilir. Gen tedavisi aşıları bu prensibe göre çalışır - "çıplak" genetik materyal - viral DNA veya RNA - insan hücrelerine eklenebilir. DNA genellikle elektroporasyon kullanılarak hücrelere enjekte edilir, yani enjeksiyonla birlikte kişi hafif bir deşarj alır, bunun sonucunda hücre zarlarının geçirgenliği artar ve DNA iplikleri içeri girer. RNA, lipid veziküller kullanılarak verilir. Öyle ya da böyle, hücreler bir viral protein üretmeye başlar ve bunu bağışıklık sistemine göstermeye başlar, bu da bir virüs yokluğunda bile bir bağışıklık tepkisini ortaya çıkarır.
Bu yöntem oldukça yenidir, dünyada bu ilkeye göre çalışacak aşı yoktur.
Yine de, DSÖ'ye göre yedi şirket aynı anda aşı yapmaya çalışıyor. koronavirüs buna göre. Aşı yarışında Amerikan lideri Moderna Therapeutics'in izlediği yol budur. Ayrıca Rusya'dan üç yarışmacı tarafından kendisi için seçildi: Novosibirsk'teki bilim merkezi "Vector" (Rospotrebnadzor'a göre, o kadar çok kişiyi kontrol ediyor) aşı tasarımları aynı anda yapılır ve bunlardan biri RNA'ya dayanır), Biocad ve Bilimsel ve Klinik Hassas ve Yenileyici Tıp Merkezi Kazan.
Merkezin yöneticisi ve Kazan Federal Üniversitesi Temel Tıp ve Biyoloji Enstitüsü Genetik Bölümü profesörü Albert Rizvanov, “Prensipte bir aşı oluşturmak o kadar da zor değil” diyor. "Gen terapötik aşılar, gelişim açısından en hızlı aşılardır, çünkü genetik bir yapı oluşturmak için yeterlidir." Merkezde üzerinde çalışılan aşı, aynı anda birkaç hedefi vurmalıdır: Birkaç viral gen içeren bir DNA zinciri, aynı anda hücrelere enjekte edilir. Sonuç olarak, hücreler bir viral protein değil, aynı anda birkaç tane üretecektir.
Ek olarak, Rizvanov'a göre, DNA aşıları üretimde diğerlerinden daha ucuz olabilir. Bilim insanı, "Biz aslında Uzay X gibiyiz" diye şaka yapıyor. - Prototip geliştirmemiz sadece birkaç milyon rubleye mal oluyor. Bununla birlikte, prototipleme buzdağının sadece görünen kısmı ve canlı bir virüsle test etmek tamamen farklı bir süreç. "
Kazançlar ve Hileler
Aşılar teorik gelişmelerden araştırma nesnelerine dönüştürüldükten sonra, engeller ve kısıtlamalar mantar gibi büyümeye başlar. Finansman da sorunlardan sadece biri. Karpova'ya göre, Moskova Devlet Üniversitesi zaten aşının bir örneğine sahip, ancak daha ileri testler diğer kuruluşlarla işbirliği gerektirecek. Bir sonraki adımda, güvenliği ve immünojenliği test etmeyi planlıyorlar ve bu, üniversitenin duvarları içinde yapılabilir. Ancak aşının etkinliğini değerlendirmeniz gerektiğinde, patojenle çalışmanız gerekecek ve bu, eğitim kurumunda yasaklanmıştır.
Ayrıca özel hayvanlar gerekli olacaktır. Gerçek şu ki, sıradan laboratuvar fareleri tüm insan virüslerinden hastalanmıyor ve hastalığın resmi de çok farklı olabilir. Bu nedenle aşılar genellikle gelinciklerde test edilir. Amaç farelerle çalışmaksa, o zaman genetiği değiştirilmiş farelere ihtiyaç vardır. hücrelerinde koronavirüsün vücutta "tutunduğu" reseptörlerin aynısını taşır hasta. Bu fareler ucuz değilAce2 BİLEŞİK KNOCKOUT (satır başına on veya iki onbinlerce dolar). Doğru, bazen paradan tasarruf edebilirsiniz - sadece birkaç kişi satın alıp laboratuvarda yetiştirebilirsiniz - ancak bu, klinik öncesi test aşamasını uzatır.
Finansman sorununu hala çözebilirsek, o zaman zaman aşılmaz bir zorluk olarak kalır. Rizvanov, aşıların geliştirilmesinin genellikle aylar ve yıllar sürdüğünü söyledi. "Nadiren bir yıldan az, genellikle daha fazla" diyor. Federal Tıp ve Biyoloji Ajansı başkanı (rekombinant proteine dayalı bir aşı geliştiriyorlar) Veronika Skvortsova önerdiRusya'nın FMBA'sı, prototip koronavirüs aşılarının ilk test sonuçlarını Haziran 2020'de alacakbitmiş aşının 11 ay içinde ortaya çıkabileceği.
İşlemin hızlandırılabileceği birkaç aşama vardır. En bariz olanı gelişmedir. Amerikan şirketi Moderna, uzun süredir mRNA aşıları geliştirdiği için liderliği ele geçirdi. Ve bir tane daha yapmak için, yeni virüsün kodu çözülmüş genomuna yeteri kadar sahiptiler. Moskova ve Kazan'dan Rus ekipleri de birkaç yıldır teknolojileri üzerinde çalışıyorlar ve önceki aşılarının diğer hastalıklara karşı testlerinin sonuçlarına güveniyorlar.
İdeal olan, bir şablondan hızlı bir şekilde yeni bir aşı oluşturmanıza izin veren bir platform olacaktır. Moskova Devlet Üniversitesi'nden araştırmacılar bu tür planlar yapıyor.
Karpova, “Parçacığımızın yüzeyine birkaç virüsün proteinlerini yerleştirebilir ve aynı anda COVID-19, SARS ve MERS'e karşı koruma sağlayabiliriz. Gelecekte bu tür salgınları önleyebileceğimizi bile düşünüyoruz. 39 koronavirüs var, bazıları insan koronavirüslerine yakın ve tür bariyerini aşmanın (bir virüsü yarasalardan insanlara atlamanın ne olduğu tamamen açık. - Yaklaşık. N + 1.). Ama Lego gibi bir aşı varsa, ona bir yerden kaynaklanan bir virüsün proteinini koyabiliriz. Bunu iki ay içinde yapacağız - bu proteinleri değiştireceğiz veya ekleyeceğiz. Böyle bir aşı Aralık 2019'da mevcut olsaydı ve insanlar en azından Çin'de aşılanmış olsaydı, bu daha fazla yayılmazdı. "
Bir sonraki aşama, klinik öncesi test, yani laboratuvar hayvanları ile çalışmaktır. En uzun süreç değildir, ancak insanlarda yapılan klinik deneylerle birleştirildiğinde pahasına kazanılabilir. Moderna tam da bunu yaptı - şirket kendini hızlı bir güvenlik kontrolüyle sınırladı ve doğrudan insan araştırmasına gitti. Ancak, denediği ilacın en güvenli ilaçlardan biri olduğunu hatırlamakta fayda var. Moderna virüsleri veya rekombinant proteinleri kullanmadığından, gönüllülerin yan etkilere sahip olma şansı çok azdır - bağışıklık sisteminin agresif tepki verecek hiçbir şeyi yoktur. Olabilecek en kötüsü, aşının etkisiz olmasıdır. Ancak bu doğrulanmayı bekliyor.
Ancak aşı üretimi, görünüşe göre sınırlayıcı bir aşama değil. Rizvanov, "Bu, rekombinant proteinlerin olağan biyoteknolojik üretiminden daha zor değil" diye açıklıyor. Ona göre, bitki birkaç ay içinde böyle bir aşıdan milyon doz üretebilir. Olga Karpova da benzer bir tahmin veriyor: bir milyon doz için üç ay.
Aşıya ihtiyacınız var mı?
Klinik deneylerden vazgeçmeye değip değmeyeceği tartışmalı bir konudur. Birincisi, kendi içinde yavaş bir süreçtir. Çoğu durumda, aşı birkaç aşamada uygulanmalıdır: virüs vücut içinde kendi kendine çoğalmazsa, hızla atılır ve konsantrasyonu yetersizdir.Avian Influenza A Virus Pandemisine Hazırlık ve Aşı Geliştirmeşiddetli bir bağışıklık tepkisine neden olmak için. Bu nedenle, etkinliğin basit bir testi bile en az birkaç ay sürecektir ve doktorlar, bir yıl boyunca gönüllülerin sağlığı için aşının güvenliğini izleyeceklerdir.
İkincisi, COVID-19, insan denemelerini birçok kişiye hızlandırmanın pratik olmadığı durumlarda tam da böyledir.
Bugün hastalıktan ölüm oranı yüzde birkaç olarak tahmin ediliyor ve bu değer, kaç kişinin hastalığa belirtisiz olarak maruz kaldığı netleştiği anda muhtemelen daha da düşecek. Ama şimdi icat edilirse aşının milyonlarca insana uygulanması gerekecek ve küçük yan etkiler bile enfeksiyonun kendisiyle karşılaştırılabilecek sayıda hastalık ve ölümle sonuçlanabilir. Ve yeni koronavirüs, Rizvanov'un sözleriyle "tüm güvenlik hususlarını tamamen bir kenara bırakacak" kadar "kızgın" olmaktan çok uzak. Bilim adamı, mevcut durumda en etkili olduğuna inanıyor. karantina.
Ancak Karpova'ya göre yakın gelecekte aşıya acil ihtiyaç yok. “Bir pandemi sırasında insanları aşılamaya gerek yok, salgın kurallarına uymuyor” diye açıklıyor.
RUDN Üniversitesi Bulaşıcı Hastalıklar Bölümü başkanı Galina Kozhevnikova da onunla aynı fikirde. “Bir salgın sırasında, aşı programında yer alan rutin bir aşı bile tavsiye edilmez. Çünkü bir kişinin kuluçka döneminde olmadığına dair bir garanti yoktur ve şu anda geçerliyse aşı, yan etkiler ve aşılamanın etkinliğinin azalması mümkündür. "dedi ve soruyu yanıtlayan Kozhevnikova N + 1.
Yaşam ve ölüm söz konusu olduğunda, sağlık nedenleriyle acil aşılamanın gerekli olduğu durumlar olduğunu da sözlerine ekledi. Örneğin, 1979'da Sverdlovsk'ta şarbon salgını sırasında, herkes aşılandı, binlerce insan acilen aşılandı ve 1959'da Moskova'da bir çiçek hastalığı salgını sırasında getirildi.Kokorekin, Alexey Alekseevich - "Wikipedia" Hindistan'dan sanatçı Alexey Kokorekin tarafından.
Ancak koronavirüs kesinlikle böyle bir hikaye değil. Olanlardan yola çıkarak, bu salgının akut solunum hastalığının klasik yasalarına göre geliştiğini görüyoruz ”diyor Kozhevnikova.
Bu nedenle aşı geliştiricileri her zaman tuhaf bir durumdadır. Virüs olmamakla birlikte aşı oluşturmak neredeyse imkansızdır. Virüs ortaya çıkar çıkmaz dünden bir gün önce yapılması gerektiği ortaya çıktı. Ve geri adım attığında üreticiler müşterilerini kaybediyor.
Ancak bir aşı verilmelidir. Bu, önceki koronavirüs enfeksiyonları salgınları sırasında gerçekleşmedi - hem MERS hem de SARS çok hızlı sona erdi ve araştırma fon kaybetti. Ancak 2004 yılından beri dünyada SARS vakaları gözlemlenmemişse, son MERS vakası 2019 tarihli ve hiç kimse salgının tekrar etmeyeceğini garanti edemez. Ek olarak, önceki enfeksiyonlara karşı bir aşı, gelecekteki aşı geliştirme için stratejik bir platform sağlayabilir.
Karpova, bu alevlenmenin azalmasından sonra bile COVID-19 bir tane daha mümkündür. Ve bu durumda, devletin hazır bir aşı olması gerekir. “Bu, tüm insanların grip gibi aşılanacağı türden bir aşı değil” diyor. "Ancak yeni bir salgının olduğu acil bir durumda, devlet böyle bir aşıya ve bir test sistemine sahip olmalıdır."
Ayrıca oku🧐
- Koronavirüs pandemisi nasıl gelişecek ve nasıl sona erecek
- Yeni koronavirüsün bir laboratuvarda yetiştirildiği söylentisi neden yanlış?
- Koronavirüs salgını sırasında yaşamla ilgili 5 önemli soru